Как правильно сделать рентген при сколиозе
Снимок имеет смысл, только если он сделан правильно. Открытый рот, рука на поручне, наклон таза — и угол Кобба «вырастает» на 5–10° без всякой реальной динамики дуги. На этой странице — какое исследование назначить, как встать перед аппаратом и что забрать с собой после.
РАЗДЕЛ 01
Так выглядят правильно сделанные снимки
Прежде чем разбирать технику — посмотрим, что должно получиться на выходе. Два панорамных снимка позвоночника, оба сделаны стоя: на одной плёнке захвачен весь позвоночник от черепа до таза, видна вся дуга, рёберный горб, наклон таза, естественные изгибы. Только такой формат позволяет измерить угол Кобба и оценить фронтальный баланс.
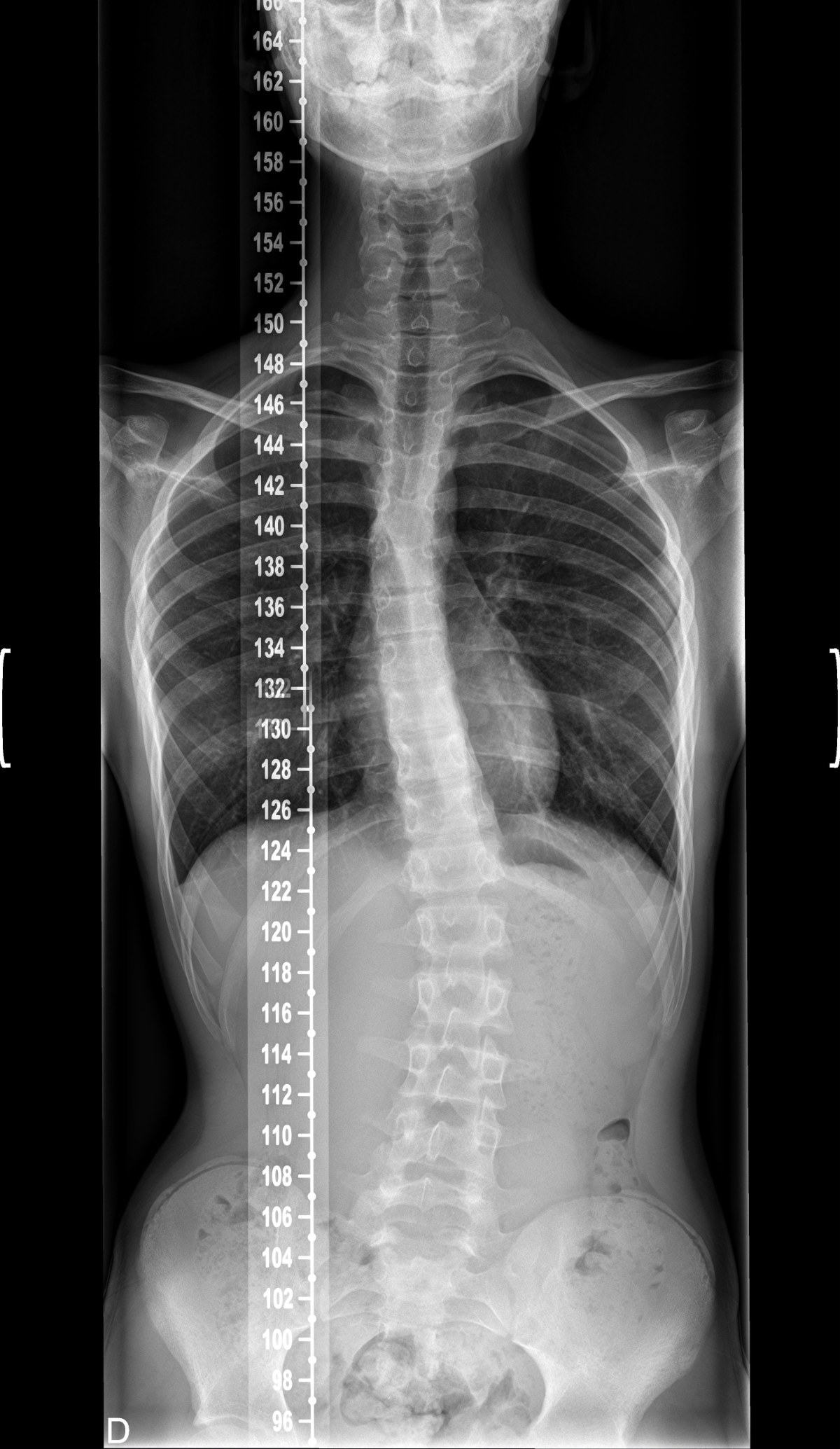
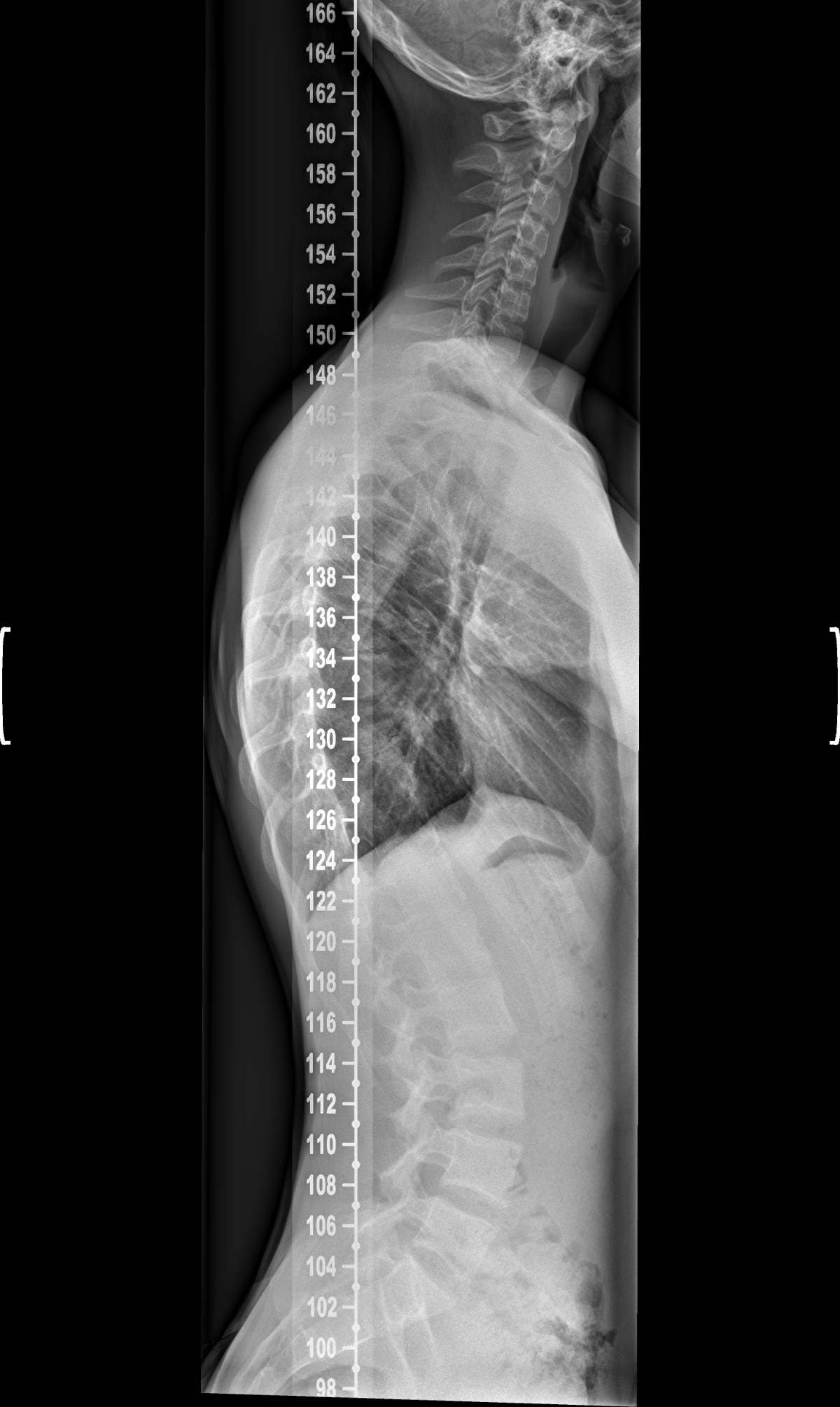
Источник снимков: Departament de radiologia, Каталония, 2011, public domain.
РАЗДЕЛ 02
Зачем нужна правильная техника
Рентгенограмма — основа всей дальнейшей работы при сколиозе. На ней измеряют угол Кобба, оценивают форму и количество дуг, ротацию, баланс лопаток и зрелость скелета. Эти цифры решают, наблюдать или назначать корсет, тренироваться в обычном режиме или с ограничениями, отслеживать динамику или готовиться к операции.
Когда поза нарушена, на снимке появляются ложные находки: асимметрия лопаток, перекос плеч, наклон таза, исчезновение или гиперкоррекция физиологических изгибов. Врач принимает решение по искажённой картине. Особенно опасно это при сравнении снимков в динамике — разница на 5–10° между визитами может оказаться не прогрессией дуги, а сменой позы.
РАЗДЕЛ 03
Где сделать и как сформулировать запрос
Подойдут частные диагностические центры и многопрофильные клиники с современным цифровым оборудованием — например, «Клинический госпиталь на Яузе», «Медскан» и аналогичные сети. Главное — установка, способная сделать панорамный снимок всего позвоночника на одной плёнке стоя.
В районной поликлинике это чаще всего невозможно: длина кассеты не позволяет одномоментно захватить позвоночник от черепа до таза, а оборудование рассчитано на снимки отдельных сегментов лёжа.
«Панорамная рентгенография позвоночника в двух проекциях (прямой и боковой) с захватом костей таза и черепа. Только в положении стоя».
Отказывайтесь и ищите другую клинику. Снимок лёжа теряет часть деформации, потому что под собственным весом дуга разворачивается иначе, чем стоя — и врач получает неполную картину.
Делают ли в клинике панорамный снимок стоя на одной плёнке и можно ли получить результат и в цифровом виде, и в распечатанном на плёнке. Это два разных вопроса — некоторые центры выдают только цифру или только плёнку.
РАЗДЕЛ 04
Четыре правила позы у аппарата
Эти правила одинаково важны и для первого диагностического снимка, и для контрольного. Если повторный рентген делается в другой клинике — желательно повторить ровно ту же позу, в какой делался предыдущий: только тогда снимки сопоставимы.
- Стоя на двух ногах, вес распределён симметрично между правой и левой стопой.
- Стопы — на ширине таза, носки слегка развёрнуты. Не на цыпочках, не на одной ноге.
- Снимок лёжа не подходит: под собственным весом дуга разворачивается иначе, врач теряет часть деформации.
- Сидя или с опорой на стену — тоже нет: меняется фронтальный баланс таза и плеч.
- Рот сомкнут, зубы свободно, дыхание спокойное. Подбородок не поднят и не опущен.
- Голова смотрит прямо, взгляд горизонтален.
- Открытый рот смещает нижнюю челюсть, а за ней — шею и голову.
- В шейно-грудном переходе появляется ложный наклон, верхний край дуги уходит вбок.
- Руки свободно вытянуты вдоль туловища, ладони повёрнуты к бёдрам.
- Плечи расслаблены, не приподняты и не сведены.
- Руки на боковые поручни не ставить. Это нарушает фронтальный баланс плечевого пояса.
- На снимке появляется ложная картина: «асимметрия лопаток», «перекос ключиц», которой на самом деле нет.
- Локти согнуты, кисти касаются одноимённых плечевых суставов или ключиц.
- Такое положение сохраняет лордоз поясницы и кифоз грудного отдела неизменными.
- Ноги вместе, стопы параллельны. Корпус строго боком к детектору.
- Руки вытянуты вперёд или вверх — меняется наклон таза, изгибы уплощаются.
Если клиент собирается на контрольный снимок — напомните ему про эти 4 правила прямо в день визита. Сравнение с предыдущим снимком имеет смысл, только если поза повторена. Это часто решает: видит врач прогрессию или нет.
РАЗДЕЛ 05
Что делать, чего избегать
Короткая шпаргалка — на случай, если вы уже в кабинете и нужно быстро освежить в памяти весь протокол. Пройдите по двум колонкам глазами перед тем, как лаборант нажмёт кнопку.
РАЗДЕЛ 06
Что забрать после исследования
На руки нужно получить три вещи. Каждая решает свою задачу, и одно не заменяет другое.
Рентгеновская плёнка — для очной консультации у ортопеда: на негатоскопе картина смотрится иначе, чем на экране, и многие врачи привыкли работать именно с плёнкой. Плёнка хорошо хранится десятилетиями — это страховка от «случайно потеряли файл».
Цифровая копия (DICOM или JPEG/PNG высокого разрешения) — для второго мнения, удалённой отправки врачу, измерения угла Кобба в утилитах, тренера и архива. DICOM — профессиональный медицинский формат с максимумом информации; JPEG/PNG — упрощённая картинка для просмотра. Оптимально иметь оба.
Письменное заключение рентгенолога — описание дуг, угол Кобба, ротация позвонков, состояние костей таза и черепа, оценка зрелости скелета (для подростков — стадия Risser). Это документ, с которым потом работает ортопед и которым руководствуется тренер.
Настаивайте на всех трёх носителях. Это стандартная услуга: либо входит в стоимость исследования, либо предоставляется за символическую доплату.
РАЗДЕЛ 07
Снимок есть. Что с ним делать
Сам по себе рентген — это сырьё. Решения принимаются на основе заключения и динамики: сравнения с предыдущими снимками, данных осмотра, теста Адамса, измерения ротации.
Шаг первый — очная консультация ортопеда или вертебролога с плёнкой и заключением. Врач подтвердит угол Кобба (или измерит сам, если в заключении нет цифры), оценит зрелость скелета, сопоставит с прошлыми снимками и решит, какой режим наблюдения подходит: динамика раз в полгода, раз в год или реже.
Шаг второй — встреча с тренером, если планируется регулярная тренировочная работа. Грамотный тренер при сколиозе обязательно запросит рентген и заключение врача, уточнит ограничения по нагрузкам и подберёт программу под ваш конкретный угол, тип дуги и возраст.
Тренер не назначает лечение и не отменяет врачебных рекомендаций — он встраивает занятия в общую тактику. Без рентгена работа со сколиозом ведётся «вслепую», и это повышает риск ошибки. Если у клиента нет снимка — направьте сделать по протоколу из этой статьи.
Ключевое — в четырёх пунктах
РАЗДЕЛ 08
Частые вопросы
01 Как часто можно делать рентген ребёнку?
Периодичность определяет лечащий врач исходя из угла Кобба, темпа роста и стадии Risser. У подростков с подтверждённым сколиозом и активным ростом контроль обычно раз в 3–6 месяцев. У стабильных взрослых — раз в 2–5 лет или по показаниям. Современные цифровые установки дают низкую дозу облучения, и польза от своевременного отслеживания дуги существенно превышает риски.
02 МРТ или КТ заменяют рентген?
Нет. Угол Кобба, фронтальный баланс и ротация позвонков измеряются именно на рентгенограмме стоя. МРТ делается лёжа и в основном для оценки содержимого позвоночного канала и мягких тканей; КТ — для детальной оценки костной структуры по конкретным сегментам. Это разные исследования с разными задачами.
03 Можно ли использовать снимок из старой клиники для сравнения?
Можно, только если он сделан в той же позе и стоя. Если предыдущий был лёжа или в другой позе, разница на новом окажется не динамикой дуги, а сменой положения. Идеально — делать контрольные снимки в одной клинике или хотя бы сообщать новой клинике позу прошлого снимка.
04 Нужно ли направление от врача?
Детям и подросткам направление обязательно — без направления от ортопеда или педиатра в частных диагностических центрах рентген сейчас не делают категорически.
Взрослым формально направление обычно не требуется — достаточно записаться и оплатить услугу. Но направление с конкретной формулировкой от ортопеда всё равно помогает: лаборант сразу понимает, какое исследование делать, и реже возникают вопросы вроде «а лёжа можно?».
05 Что делать, если в заключении нет угла Кобба?
Нередкая ситуация: рентгенолог описывает дуги «на глаз» без числа. Угол Кобба может измерить ортопед на очной консультации или другой рентгенолог по цифровой копии — поэтому забирать DICOM/JPEG обязательно. Есть и бесплатные программы (например, RadiAnt DICOM Viewer), которыми тренер или врач измеряет угол сам.
06 Можно ли вместо рентгена сделать постуральный анализ или фотосъёмку?
Это разные инструменты. Постуральный анализ, фотосъёмка, тест Адамса со сколиометром — все они полезны для скрининга и для контроля динамики между рентгенами. Но заменить рентгенограмму они не могут: ни одно из этих исследований не показывает костную структуру и не позволяет измерить угол Кобба. Это базовая цифра, без которой не выстроить ни тактику лечения, ни тренировочную стратегию.
07 Лаборант сделал снимок неправильно. Что делать?
Если на снимке видно явное нарушение позы — открытый рот, руки на поручне, наклон туловища — спокойно попросите переделать. Это стандартная практика: контрольный снимок при сомнении в качестве не считается лишним облучением. Современные цифровые установки сразу показывают результат на экране, поэтому ошибку видно ещё до выхода из кабинета.
08 Что должен сделать тренер до того, как взять клиента в работу?
Запросить рентген и заключение, уточнить угол Кобба, тип и локализацию дуг, ротацию, наличие корсета и врачебные ограничения по нагрузкам. Если рентгена нет — направить клиента сделать его по протоколу из этой статьи.
Принесите снимок в Анатомию — разберём вместе и соберём программу
Медицинский дисклеймер. Эта страница носит образовательный характер и не заменяет очную консультацию врача. Диагноз «сколиоз», степень, тактика лечения и периодичность рентгенологического контроля определяет врач-ортопед или вертебролог. Студия Анатомия и ScolioFitness — один проект, одна команда.